

 |
 |
 |
Những bệnh nhân Covid-19 đầu tiên đến với Bệnh viện Bệnh Nhiệt đới trung ương vào cuối tháng 1/2020. Cảm xúc lúc đó của bác sĩ sinh năm 1990 là vừa hồi hộp vừa lo sợ trước một căn bệnh mới tinh, chưa từng gặp, cũng chưa biết khả năng lây nhiễm ở mức độ nào.
Tất cả những gì các anh có trong tay là bệnh nhân và những tập tài liệu chưa có gì rõ ràng từ kinh nghiệm của các đồng nghiệp Trung Quốc. “Các loại thuốc điều trị lúc đó cũng không có công bố rõ ràng nào về mặt hiệu quả. Chúng tôi vừa làm vừa mò mẫm giống như đi trong đêm”.
Nếu như những ca bệnh đầu tiên có nguồn gốc từ Vũ Hán (Trung Quốc) đều là những ca bệnh nhẹ thì đến cuối tháng 3/2020, bệnh viện bắt đầu nhận những bệnh nhân nặng đầu tiên, có nguồn gốc từ Ý. Những kỹ thuật như ECMO (tim phổi nhân tạo), lọc máu bắt đầu được dùng tới.
Nếu như Bệnh viện Bệnh Nhiệt đới trung ương được coi là “thành trì” vững chắc của miền Bắc trong công tác chống dịch thì khoa Hồi sức tích cực mà bác sĩ Phúc làm việc chính là “cánh cửa hi vọng cuối cùng” của những bệnh nhân nặng nhất bệnh viện. Chính vì thế mà căng thẳng và áp lực được dồn lên vai của anh và các đồng nghiệp.
“Nếu áp lực của chúng tôi bây giờ là giảm đến mức tối thiểu số người chết thì áp lực vào thời điểm đó là không được để ai phải chết”.
Khi đã lên đến Hồi sức tích cực, các bác sĩ sẽ can thiệp tối đa để giành giật lại sự sống cho bệnh nhân. Vì thế, đến đợt dịch thứ tư sau này, nhóm của bác sĩ Phúc mới có bệnh nhân đầu tiên tử vong. Đó là một bệnh nhân 96 tuổi. Nhưng không phải vì thế mà chúng tôi buông. Anh em vẫn làm hết sức có thể, huy động tất cả nguồn lực cho bệnh nhân. Vì vậy, kết quả có thế nào đi chăng nữa thì chúng tôi cũng không có gì phải hối tiếc”.
“Buồn thì vẫn rất nhiều. Mỗi lần có một bệnh nhân ra đi là tinh thần của chúng tôi đều nặng trĩu. Nhưng chúng tôi phải tự vực dậy tinh thần của chính mình để còn tiếp tục làm việc. Chúng tôi biết rằng mình chỉ là bác sĩ, không phải thần tiên, không phải cứ muốn cứu là sống”.
 |
Thế nhưng, bên cạnh những nỗi buồn đầy xót xa còn có cả những niềm hạnh phúc không thể diễn tả được thành lời khi nhịp tim bệnh nhân bỗng đập dần trở lại sau nhiều giờ cấp cứu.
Nhớ lại ca bệnh hồi phục kỳ diệu đó, bác sĩ Phúc vẫn còn lâng lâng sung sướng. “Đó là ca bệnh số 19, 64 tuổi. Tình trạng bệnh nhân rất nặng, phải đặt ống thở, sau 3 ngày thì bệnh nhân có dấu hiệu tràn khí màng phổi, và phổi tệ đi rất nhanh. Ngay trong đêm, chúng tôi phải chạy ECMO (tim phổi nhân tạo - PV) cho bệnh nhân và chạy trong vòng 8-9 ngày. Lúc này, phổi có dấu hiệu hồi phục nhưng sau đó bệnh nhân bị rối loạn cả nhịp tim. Cả ê kíp chúng tôi vẫn muốn cố gắng tới giây phút cuối cùng dù sự sống chỉ còn rất mong manh.
Gần 12h đêm, tất cả đội ngũ tập trung hết vào ca bệnh số 19, ép tim trong 45 phút liên tục. Chúng tôi đã nghĩ đến việc phải báo cho gia đình về việc bệnh nhân có nguy cơ tử vong.
May mắn, sau 3 lần sốc điện, bệnh nhân có những nhịp đập đầu tiên trở lại. Quả thực, lúc đó, chính chúng tôi như được hồi sinh”.
 |
 |
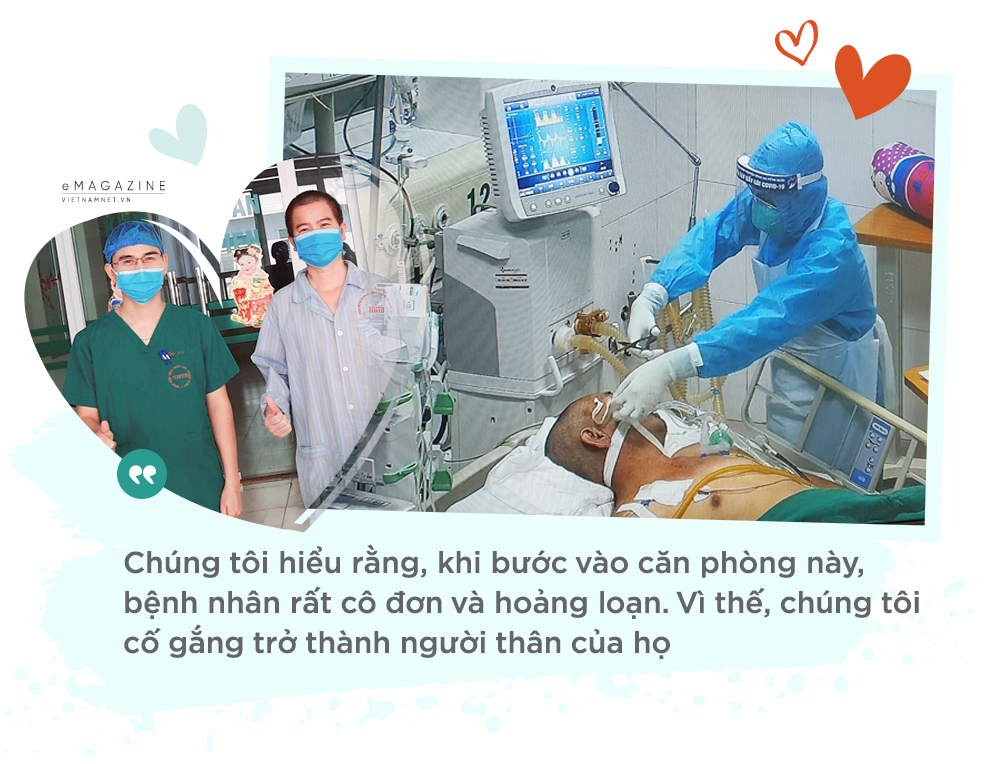 |
Làm việc ở “căn phòng cuối cùng” của bệnh viện, hằng ngày bác sĩ Phúc và các đồng nghiệp phải tiếp nhận những bệnh nhân nguy kịch nhất. Có những bệnh nhân đến với anh trong tình trạng tím tái, sắp tử vong.
Những lúc ấy, các anh phải đưa ra quyết định rất nhanh. Mọi quyết định đều tác động ngay lập tức đến tính mạng bệnh nhân.
“Có những bệnh nhân chúng tôi vừa chạy ECMO vừa nghĩ đến việc phải ép tim. Có những kỹ thuật mà bình thường thời gian chuẩn bị lên tới 1 tiếng đồng hồ, nhưng chúng tôi phải làm trong chưa đầy 30 phút. Đó là những cuộc chạy đua với tử thần theo đúng nghĩa”.
Cũng vì làm việc trong “căn phòng đặc biệt” này nên bác sĩ Phúc cũng là người phải thực hiện những cuộc gọi vô cùng khó khăn cho người nhà bệnh nhân.
Việc đầu tiên khi anh tiếp nhận bệnh nhân là gọi điện cho người nhà, để nắm rõ được bệnh tình, hoàn cảnh của bệnh nhân. “Những thông tin đó sẽ giúp chúng tôi đưa ra phương án điều trị tốt nhất cho họ. Nhưng điều quan trọng hơn, những cuộc gọi của chúng tôi giúp người nhà cảm thấy yên tâm, để họ biết rằng người thân của họ đang được chăm sóc”.
Những cuộc gọi này được các bác sĩ trong khoa anh thực hiện gần như hằng ngày. Vì thế, tình trạng của bệnh nhân thường xuyên được cập nhật cho gia đình. Bởi hơn ai hết, các y bác sĩ hiểu rằng trước một căn bệnh lạ, cả người bên trong lẫn người bên ngoài đều đang hết sức hoảng sợ, lo lắng.
“Bệnh nhân đến với khoa chúng tôi hầu hết trong tình trạng không còn nhận thức được gì. Đến khi tỉnh dậy, họ chỉ thấy xung quanh là dây rợ, máy móc kêu suốt ngày và các bác sĩ bịt mặt kín bưng - giống như tỉnh dậy ở một hành tinh khác vậy. Chúng tôi hiểu điều đó nên luôn cố gắng giúp họ kết nối với người thân khi đã tỉnh táo. Điều này vô cùng quan trọng với tâm lý của bệnh nhân”.
Chính vì thế mà đã xảy ra một tình huống dở khóc dở cười mà đến giờ bác sĩ Phúc vẫn còn nhớ. “Khi một nữ bệnh nhân đã tỉnh, chúng tôi đưa điện thoại cho cô kết nối với người thân. Nhưng có lẽ vẫn còn trong trạng thái mơ màng nên cô nhắn tin cho người nhà: ‘Mẹ chết rồi. Đến đón mẹ về đi”. Người nhà bệnh nhân tưởng bác sĩ lấy điện thoại của bệnh nhân để nhắn tin cho gia đình. Nửa đêm, gia đình quáng quàng gọi cho chúng tôi hỏi ‘Sao mẹ em chết mà bác sĩ không báo?’”.
Có lẽ sự cô đơn, hoảng loạn trước đó đã khiến họ bị ám ảnh về cái chết ngay cả khi đã vượt qua được thời khắc nguy hiểm nhất. Thấu hiểu điều đó, các y bác sĩ lúc này giống như người thân của bệnh nhân, chăm sóc, động viên họ từng bữa ăn, giấc ngủ cho tới tâm lý.
 |
Trong gần 2 năm qua, khoa Hồi sức tích cực của Bệnh viện Bệnh nhiệt đới trung ương có gần 30 bệnh nhân tử vong vì Covid-19. Bác sĩ là người phải thực hiện cuộc gọi báo tử cho người nhà bệnh nhân.
Có những cuộc gọi khiến các bác sĩ thực sự khó mở lời. “Hôm trước chúng tôi thông báo bố chị ấy qua đời, hôm sau thì đến mẹ. Hôm sau nữa thì đến chồng chuyển biến nặng. Chị ấy đã rất kiên cường để đón nhận những thông tin ấy”.
Có thời điểm một gia đình có tới 3 người chuyển biến nặng. Hai ông bà 80 tuổi không cứu được, chỉ cứu được người con trai 60 tuổi. Nhưng đến tận khi bệnh nhân tỉnh táo rồi các bác sĩ vẫn chưa cho ông biết là bố mẹ ông đã qua đời mặc dù ông có gặng hỏi. “Chỉ đến khi chú được xuất viện, chúng tôi mới báo cho chú biết. Bởi vì những thông tin ấy ảnh hưởng đến tâm lý bệnh nhân rất nhiều”.
Sự ra đi đột ngột của bệnh nhân cũng khiến cho nhiều gia đình rơi vào trạng thái hoang mang, chưa thể chấp nhận sự thật. “Có những bệnh nhân đã tử vong 1-2 tuần nhưng người nhà vẫn cứ nhắn tin cho bác sĩ nuối tiếc. Chúng tôi cũng phải động viên gia đình rất nhiều và khẳng định là đã làm hết sức có thể. Thậm chí có những bệnh nhân chúng tôi biết rằng không thể cứu được nữa nhưng vẫn cố kéo dài lâu nhất có thể để gia đình dần dần ổn định tâm lý”.
“Những trao đổi giữa chúng tôi dần dần trở thành cuộc trò chuyện giữa 2 người có chung một mối quan tâm, chứ không còn khoảng cách giữa bác sĩ và người nhà bệnh nhân nữa” - bác sĩ Phúc tâm sự.
 |
 |
Đã có nhiều câu chuyện về sự vất vả của đội ngũ y bác sĩ suốt gần 2 năm qua. Khi được hỏi về sự vất vả của mình, bác sĩ Phúc chỉ nói ngắn gọn rằng: “Bạn cứ tưởng tượng rằng giữa ngày hè nắng chói chang mà chúng tôi phải mặc đồ bảo hộ trong căn phòng không có điều hoà, phải lăn trở, hút đờm, thực hiện các thủ thuật, cho bệnh nhân ăn uống, vệ sinh… Nó giống như mặc áo mưa mà đi tập thể dục vậy”.
Thế nhưng điều khiến đội ngũ y bác sĩ cảm thấy tủi thân nhất không phải là những vất vả ấy, mà lại chính là những áp lực và kỳ thị với họ về mặt tinh thần. Đó là những lúc họ bị dư luận chỉ trích vì lịch trình di chuyển của mình khi trót trở thành F0. Là những giọt nước mắt của nữ y tá khi phải bỏ con nhỏ chưa cai sữa ở nhà để đi chống dịch. Là khi bệnh nhân mình điều trị diễn biến nặng, tử vong…
“Khi đồng nghiệp của tôi trở thành F0, ngay lập tức bạn ấy bị mạng xã hội lôi hết tên tuổi ra chỉ trích vì đã đi chỗ này, đến chỗ kia. Tôi chỉ muốn nói rằng chúng tôi cũng chỉ là những con người bình thường, với những nhu cầu ăn uống, đi lại, giao tiếp bình thường. Chúng tôi không phải là thần thánh hay là một ai đó khác biệt với mọi người. Tôi mong mọi người hãy đánh giá một cách công bằng và khách quan trước các thông tin nhận được”.
 |
 |
Hiện tại, khoa Hồi sức tích cực của Bệnh viện Bệnh Nhiệt đới trung ương đang tiếp nhận khoảng 30 bệnh nhân nặng nhất trong số khoảng 350-400 bệnh nhân được chuyển tới viện. Mỗi bác sĩ của khoa sẽ phụ trách 5-6 bệnh nhân, cùng với sự hỗ trợ của các bác sĩ học viên và bác sĩ trợ giúp từ Bệnh viện E.
Bác sĩ Phúc cho biết, hiện tại khoa anh làm việc chưa bị quá tải. Tuy nhiên, để chuẩn bị cho một “kịch bản” có thể xấu hơn trong tương lai, anh cho rằng Hà Nội cần có một kế hoạch chống dịch dài hơi để tránh rơi vào tình trạng quá tải như TP.HCM.
Cụ thể, anh đề xuất xem xét lại các quy định về điều kiện cách ly của nhân viên y tế: Có nhất thiết phải ăn ngủ tại bệnh viện trong một thời gian dài hay không?, Có nên coi nhân viên y tế là F1 sau khi ra khỏi bệnh viện không?. “Bởi vì về lâu dài, những quy định này ảnh hưởng tới tâm lý, tinh thần của nhân viên y tế rất nhiều. Như chúng tôi – những người tham gia chống dịch từ những ngày đầu tiên, cứ mỗi đợt kéo dài 2-3 tháng mới được về nhà. Nhiều khi chỉ nhìn hộp cơm căng-tin thôi là đã không muốn nuốt. Đêm thì ngủ không yên giấc. Có những thời điểm không dám chợp mắt vì lo bệnh nhân diễn biến. Cứ nghe tiếng báo động là bật dậy mặc dù không phải ca trực của mình. Nếu tình trạng này kéo dài thì đội ngũ y bác sĩ sẽ kiệt sức. Thời gian cách ly quá dài cũng sẽ dẫn đến thiếu nhân lực làm việc”.

BS Phúc cũng mong muốn Bộ Y tế sớm xây dựng một chương trình đạo tạo chung cho tất cả nhân viên y tế, chứ không chỉ dừng lại ở một bộ phận nhỏ đang làm việc trực tiếp với bệnh nhân Covid-19.
Anh cho rằng càng chuẩn bị sớm thì chúng ta càng chủ động để có thể kết thúc sớm “cuộc chiến” này.
Bài: Nguyễn Thảo
Thiết kế: Phạm Luyện

Đãi ngộ, chăm sóc tinh thần cho bác sĩ chống dịch
Nhân viên y tế phải ăn ngủ dài ngày trong bệnh viện, bị coi là F1 khi ra khỏi bệnh viện… liệu có phù hợp với một kịch bản chống dịch dài hơi?


