Ruột là tạng cuối cùng trong số 6 tạng không thể thay thế chức năng (gồm tim, gan, thận, phổi, ruột, tụy) được y học thế giới cũng như Việt Nam thực hiện ghép thành công. Trước đó, thế giới chỉ có 61 trung tâm ghép tạng, ở 19 quốc gia chinh phục được phẫu thuật này.
Phát biểu tại cuộc họp báo thông tin về 2 ca ghép ruột đầu tiên tại Việt Nam, Thứ trưởng Bộ Y tế Trần Văn Thuấn khẳng định: “Đây là mốc son đánh dấu bước ngoặt lớn trong khoa học nước nhà nói chung và khoa học ngành y nói riêng”.
2 bệnh nhân được can thiệp ghép ruột đều là những trường hợp rất nguy kịch, ruột mất hoàn toàn chức năng, không thể hồi phục. Thay thế ruột là phương án duy nhất giúp bệnh nhân giữ lại mạng sống.
Trường hợp thứ nhất là anh Lò Văn T., 26 tuổi, dân tộc Thái, quê Lai Châu. Đầu tháng 9/2020, bệnh nhân bị viêm phúc mạc do hoại tử gần toàn bộ ruột non, được Bệnh viện huyện Than Uyên, Lai Châu phẫu thuật cấp cứu, cắt bỏ phần hoại tử. Chiều dài ruột non còn lại sau phẫu thuật chỉ gần 20cm.
Ngày 29/9, bệnh nhân chuyển về điều trị tại Bệnh viện Quân y 103 – Học viện Quân y với chẩn đoán suy mòn, suy kiệt do hội chứng ruột cực ngắn type 3. Bệnh nhân đã được điều trị tích cực, nuôi dưỡng qua đường tĩnh mạch, tuy nhiên sau đó xuất hiện bệnh gan chuyển hóa liên quan hội chứng suy chức năng ruột.
Với tình trạng ruột cực ngắn, người bệnh chắc chắn phụ thuộc nuôi dưỡng đường tĩnh mạch và các nguy cơ biến chứng liên quan. Bên cạnh đó, do xuất hiện bệnh gan liên quan tới ruột, nếu không can thiệp sớm, gan cũng sẽ tổn thương, mất chức năng. Khi đó, người bệnh phải ghép đồng thời cả gan và ruột.
 |
| Trung tướng GS. TS. Đỗ Quyết, Giám đốc Học viện Quân y thông tin với báo chí về 2 ca ghép ruột |
Trường hợp thứ hai là anh Nguyễn Văn D., 42 tuổi, ở Thạch Thất, Hà Nội. Bệnh nhân có tiền sử phẫu thuật vào ổ bụng 5 lần vì viêm phúc mạc do thủng đại tràng, tắc ruột. Trong đó, người bệnh phải cắt ruột khối lượng lớn vào tháng 5/2007, chiều dài ruột non còn lại khoảng 80 cm.
Ngày 2/5/2020, bệnh nhân nhập viện Quân y 103 – Học viện Quân y với chẩn đoán suy ruột không hồi phục do hội chứng ruột ngắn type 1, rò đại tràng. Lúc này, anh D. đã ở trong tình trạng suy mòn, suy kiệt nặng, cân nặng chỉ còn 36,8kg, thường xuyên nôn ói. Chỉ định ghép ruột là lựa chọn duy nhất để cứu sống bệnh nhân.
Theo Trung tướng GS. TS. Đỗ Quyết, Giám đốc Học viện Quân y, để “chinh phục” phẫu thuật ghép tạng khó nhất, Học viện và Bệnh viện Quân Y 103 đã cử các chuyên gia sang học tập chuyên môn tại Nhật Bản từ năm 2018.
Trong 2 ca ghép ruột đầu tiên được thực hiện tại nước ta, đơn vị cũng đã mời GS Motoshi Wada, chuyên gia hàng đầu của Nhật Bản về ghép ruột cùng ekip của ông tại Bệnh viện Đại học Tohoku sang hỗ trợ.
Ca ghép cho bệnh nhân T. diễn ra vào ngày 27/10, người hiến là mẹ ruột. Các bác sĩ đã lấy từ người hiến một phần ruột non ghép cho người nhận, nối động mạch của ruột ghép vào động mạch chủ bụng và nối tĩnh mạch ruột ghép vào tĩnh mạch chủ dưới. Thách thức ở ca ghép này là phần ruột ghép có hai tĩnh mạch, nên phải tiến hành hai miệng nối tĩnh mạch. Phần ruột ghép sau đó được nối với hệ thống ống tiêu hóa của người nhận. Ca mổ thành công sau 12 tiếng.
Ca ghép ruột cho bệnh nhân D. diễn ra vào ngày 28/10, người hiến là em trai ruột. Các bác sĩ đã cắt bỏ một phần ruột hỏng, mất chức năng cho bệnh nhân. Động mạch của ruột ghép được nối với động mạch mạc treo tràng trên (động mạch nuôi ruột cũ), tĩnh mạch ruột ghép với tĩnh mạch ruột cũ. Sau đó, ruột ghép được nối với hệ thống ống tiêu hóa của người nhận. Ca mổ kéo dài từ 6h30’ sáng đến 20h, thành công sau gần 14 tiếng.
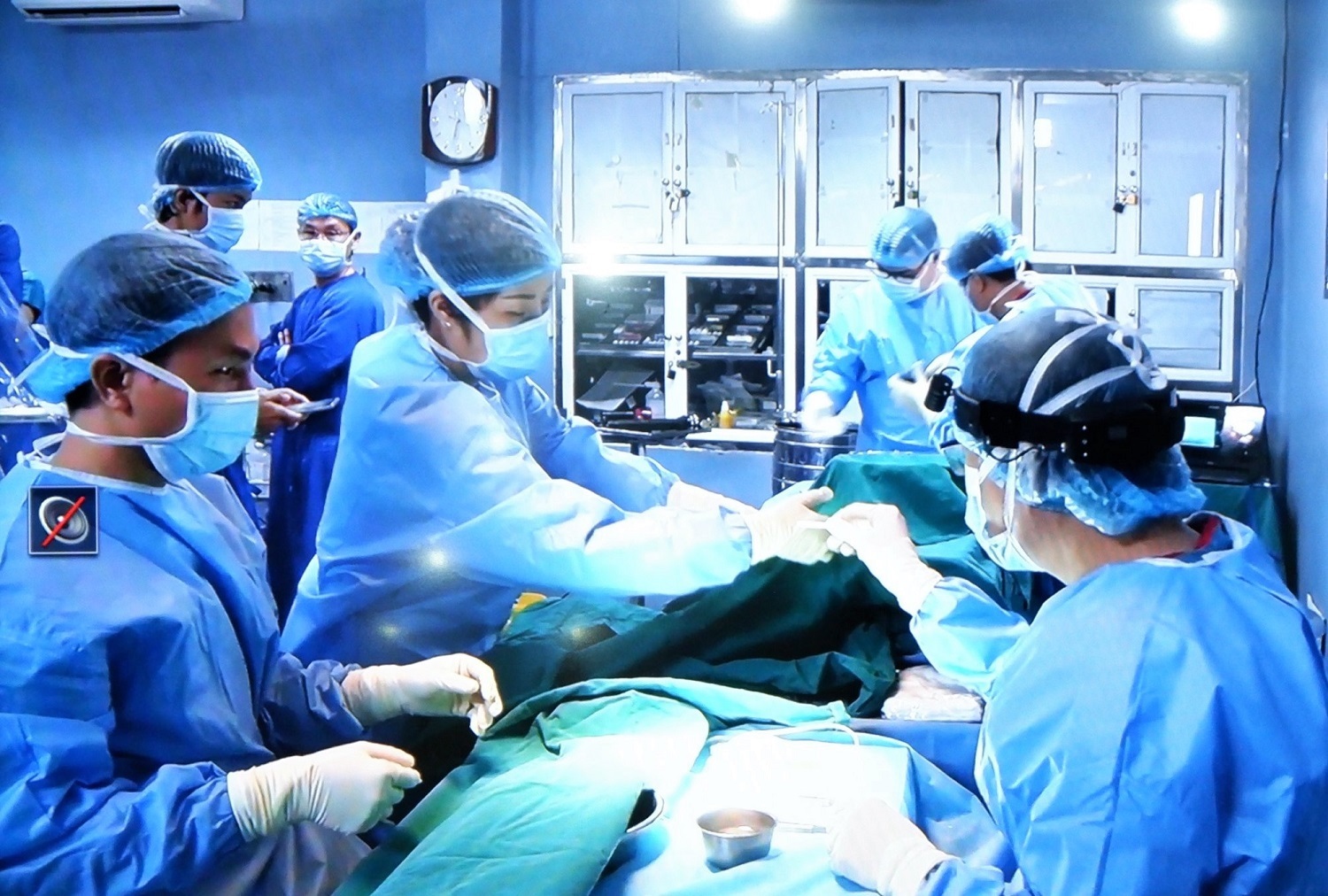 |
| Các bác sĩ trong ca phẫu thuật ghép ruột cho bệnh nhân |
Sau ghép, 2 bệnh nhân bước đầu diễn biến tốt, các chỉ số sinh tồn ổn định, đã rút được ống nội khí quản và tự thở sau mổ 12 tiếng. Phần ruột ghép ở cả hai bệnh nhân đã bắt đầu hoạt động, có nhu động ruột, không có dấu hiệu thải ghép.
Tuy nhiên, GS. Quyết nhấn mạnh, sự chăm sóc và phục hồi sau ghép ruột vẫn còn là một thách thức lớn với các nhà chuyên môn bởi ghép ruột có nhiều nguy cơ nhiễm trùng, thải ghép. Các bác sĩ vẫn đang tích cực trong công tác điều trị sau ghép để hai bệnh nhân hồi phục sức khỏe.
Hai người hiến tạng hiện cũng đã phục hồi nhu động ruột và chuẩn bị ăn uống trở lại. Dự kiến, trong khoảng 1 tháng nữa, hoạt động tiêu hóa của họ sẽ phục hồi hoàn toàn. GS. Quyết cho hay, ruột non người dài từ 5-9m, bởi vậy việc hiến một phần ruột sẽ không ảnh hưởng tới sức khỏe của người hiến.
GS Motoshi Wada, Bệnh viện Đại học Tohoku, Nhật Bản thông tin, do nguy cơ nhiễm khuẩn, phản ứng thải ghép của ghép ruột rất cao, việc người bệnh sống được từ 3-5 năm sau ghép đã là thành công.
Tuy nhiên, hiện nay với sự phát triển của thuốc ức chế miễn dịch, tỷ lệ sống từ 5-10 năm, thậm chí trên 10 năm đang dần tăng. Ở Nhật Bản, tỷ lệ bệnh nhân ghép ruột sống trên 5 năm là khoảng 80%, từ 10 năm trở lên khoảng 60%.
Nguyễn Liên

Bác sĩ 115 kể chuyện hồi sinh những quả tim ngừng đập
"Ngoài kỹ thuật chuyên môn, điều quan trọng nhất với người bác sĩ thực hiện cấp cứu ngừng tuần hoàn là hai chữ: “niềm tin”. Bác sĩ tự nhủ bệnh nhân chưa tử vong, tức là bệnh nhân còn hy vọng".


